Гіпогонадизм у чоловіків — стан, при якому спостерігається зниження вироблення і дефіцит чоловічого статевого гормону тестостерону в організмі. Патологія зустрічається вкрай рідко і характеризується відсутністю вторинних статевих ознак, безпліддям, м’язовими виснаженням та інших аномалій. Несвоєчасне звернення до фахівця при виникненні симптомів значно знижує якість життя, підвищує ризик серцево-судинних захворювань і призводить до депресії.
Гіпогонадизм у чоловіків — стан, при якому спостерігається зниження вироблення і дефіцит чоловічого статевого гормону тестостерону в організмі. Патологія зустрічається вкрай рідко і характеризується відсутністю вторинних статевих ознак, безпліддям, м’язовими виснаженням та інших аномалій. Несвоєчасне звернення до фахівця при виникненні симптомів значно знижує якість життя, підвищує ризик серцево-судинних захворювань і призводить до депресії.
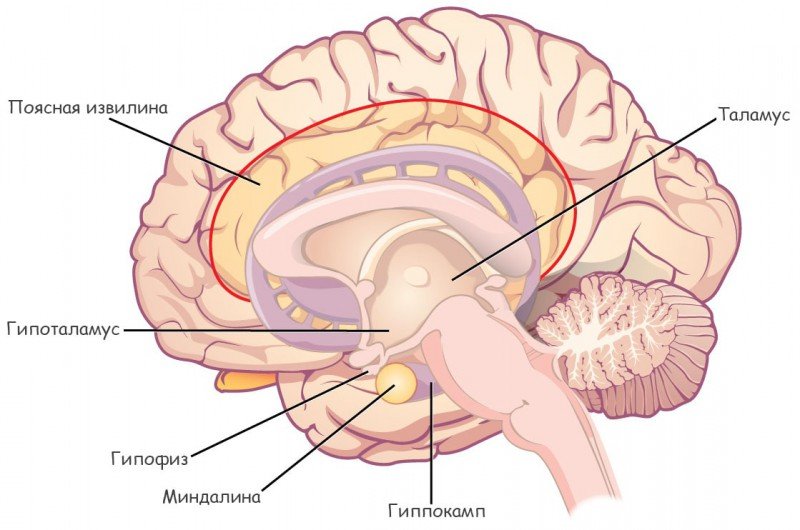
Тестостерон виробляється в чоловічих сім’яниках і має важливе значення при формуванні низького голосу, зростанні особових і лобкових волосся, розвитку статевого члена і яєчок під час статевого дозрівання. Гонадолиберин впливає на гіпофіз для виробництва лютеїнізуючого та фолікулостимулюючого гормонів, які потім впливають на насінники, змушуючи їх продукувати тестостерон. Внаслідок даних факторів низькі рівні гормону можуть виникати із-за хвороби яєчок або патологій, що впливають на гіпоталамус або гіпофіз.
Епідеміологія
Зниження рівня тестостерону виникає в будь-якому віці, але частіше спостерігається у літніх чоловіків старше 40 років. Поширеність захворювання згідно з даними лекції «Синдром гіпогонадизму у чоловіків» під авторством Роживанова Р. В. залежить від причини його розвитку. Так, найбільший ризик виникнення патології спостерігається при ожирінні першого ступеня — 25-30%, причому показник підвищується в залежності від придбаних зайвих кілограм.
Гіпогонадизм також зустрічається у чоловіків з діабетом другого типу — 17% і синдромом Каллмана — у 1 з 5000. Майже у 50% літніх чоловіків з низьким рівнем тестостерону симптоми відсутні.
Класифікація
Існують два основних типи гіпогонадизму: первинний і вторинний. У медичній літературі вони також мають назви гипергонадотропный і гипогонадотропный.
При первинному гіпогонадизмі яєчка перестають виконувати свої генеративні функції. Патологія розвивається на тлі вроджених захворювань, таких як синдром Клайнфельтера, чи набутих в результаті променевої і хіміотерапії, епідемічного паротиту, пухлин або травм яєчок.
Вторинний тип гіпогонадизму у чоловіків вказує на проблеми в гіпоталамусі або гіпофізі — частини мозку, що відповідають за вироблення гормонів для стимуляції яєчок. Гіпоталамус виробляє гормон гонадолиберин, який сигналізує гіпофізу про вироблення фолікулостимулюючого і лютеїнізуючого гормонів. Низькі рівні останніх призводять до зниження виробництва тестостерону і виникнення проблем зі здоров’ям.
Вторинний гіпогонадизм часто є симптомом гіпопітуїтаризму — стан, при якому відбувається зниження або повне припинення вироблення гормонів гіпофізом. Також вторинний тип захворювання зустрічається у людей з синдром Каллмана, діабетиків другого типу і спортсменів, що беруть анаболічні стероїди.
Що таке гіпогонадизм?
Причини первинного гіпогонадизму
До загальних умов і причин виникнення первинного гіпогонадизму відносяться:
Синдром Клайнфелтера
Генетичне порушення при якому в чоловічому організмі виникає одна чи кілька додаткових Х-хромосом в процесі внутрішньоутробного розвитку. Більшість чоловіків мають одну Y і одну Х-хромосому. Наявність додаткових Х-хромосом призводить до нехарактерним рис чоловічого організму: ослабленим м’язам, поганий координації, відсутності волосся на тілі, збільшення молочних залоз і зниження сексуального потягу. Зайва Х-хромосома також викликає аномальний розвиток яєчок, що призводить до низького виробництва тестостерону.
Синдром Клайнфелтера зустрічається приблизно у 1 з 1000 чоловіків. Він не успадковується від батьків і найчастіше виникає внаслідок нерівномірного розщеплення генетичного матеріалу в яйцеклітині або сперматозоїда.
Неопущеніе яєчок
Під час внутрішньоутробного розвитку яєчка розвиваються всередині черевної порожнини і на початку шостого місяця вагітності починають опускатися в мошонку. Зазвичай процес завершується до шостого тижня після народження, але в деяких випадках може затягнутися до першого року життя дитини.
Більш пізні терміни повернення яєчок в їх постійне ложі говорить про виникнення патології, несвоєчасне лікування якого призводить до дисфункції яєчок і зниження виробництва тестостерону.
Лікування ракових захворювань
Променева і хіміотерапія при лікуванні ракових захворювань можуть впливати на виробництво тестостерону і кількість сперми. Дія обох методів терапії часто є тимчасовим, але може збережеться на невизначений проміжок часу.
Незважаючи на те, що багато чоловіків відновлюють здатність до зачаття протягом декількох місяців після закінчення лікування, консервацію сперми до початку терапії раку є відмінним способом збереження життєздатності репродуктивних клітин при виникненні проблем зі здоров’ям.
Згідно з даними дослідження «Тестикулярних функція після цитотоксичної хіміотерапії» доктора Хоуэлла, гіпогонадизм спостерігається у 30% чоловіків з раковими захворюваннями і у 90% з епітеліальної недостатністю.
Старіння організму
З віком відбувається повільне і безперервне зниження виробництва тестостерону в чоловічому організмі. Прискоренню процесу сприяють шкідливі звички, неправильне харчування, відсутність фізичних навантажень і зайва вага. Згідно з даними Американської Асоціації Клінічних Ендокринологів, у 30% чоловіків старше 75 років рівень тестостерону нижче норми. Причому у половини з них відсутні які-небудь симптоми захворювання.
Інші причини
Серед інших причин розвитку первинного (гипергонадотропного) гіпогонадизму фахівці виділяють:
- гемохроматоз;
- паротитної орхіт;
- гонадальный дисгенез;
- проведення операцій на мошонці;
- зловживання алкоголем;
- травми яєчок.

Причини вторинного гіпогонадизму
При вторинному гіпогонадизмі чоловіки мають нормально розвинуті яєчка, які неправильно функціонують з-за проблем з гіпофізом або гіпоталамусом. Причинами такого стану можуть бути:
Синдром Каллмана
Рідкісне генетичне захворювання, яке характеризується затримкою або відсутністю ознак статевого дозрівання поряд із зменшенням або повною втратою нюху. Дефекти розвитку нейронів гіпоталамуса у внутрішньоутробному розвитку призводять до дефіциту гонадоліберину, який в свою чергу знижує вироблення лютеїнізуючого та фолікулостимулюючого гормонів. Це призводить до нездатності яєчок розвиватися і завершити статеве дозрівання.
За оцінками фахівців, синдрому Каллмана зустрічається в п’ять разів частіше у чоловіків, ніж у жінок. Згідно з даними дослідження «Оцінка захворюваності та клінічні особливості синдрому Каллмана у Фінляндії», поширеність аномалії серед чоловічого населення становить 1 до 30 000.
Порушення в роботі гіпофіза
Порушення функцій гіпофіза приводять до зниження вироблення гормонів в яєчка, впливаючи на нормальне виробництво тестостерону. Новоутворення передньої або задньої частки гіпофіза, а також будь-який інший тип ракового захворювання головного мозку, розташованого поблизу гіпофіза, можуть викликати дефіцит тестостерону в організмі.
Хірургічне втручання або променева терапія при лікуванні пухлини також можуть погіршити роботу гіпофіза і збільшити ризик розвитку гіпогонадизму.
Інші причини
Причинами виникнення вторинного (гипогонадотропного) гіпогонадизм є:
- опіоїдні знеболюючі препарати;
- анаболічні стероїди;
- синдром Прадера-Віллі;
- вірус імунодефіциту людини;
- надмірна вага;
- стрес і втрата ваги;
- надмірна фізична активність.

Ознаки гіпогонадизму
Клінічні прояви дефіциту тестостерону в організмі залежать від віку пацієнта і поділяються на три етапи: ембріональний період, статеве дозрівання і дорослішання.
У перші тижні ембріонального розвитку гіпогонадизм може призвести до неадекватної оцінки генетичних і фізіологічних ознак, на підставі яких розрізняють статеву приналежність. Повна відсутність тестостерону призводить до появи жіночих зовнішніх статевих органів. Частковий дефіцит гормону може спровокувати народження дитини з невизначеними зовнішніми статевими ознаками і зміщення зовнішнього отвору уретри в область стовбура статевого члена.
У другому і третьому триместрі вагітності зниження тестостерону призводить до недостатньо розвиненому статевого члена і неопущенным яєчках.
Діти і підлітки, як правило, не відчувають жодних проблем до періоду статевого дозрівання. Зниження тестостерону призводить до уповільнення розвитку росту яєчок і статевого члена, регресу вторинних статевих ознак, ослаблення м’язів, зниження кісткової маси та остеопорозу. Також у пацієнта спостерігається низький вміст гемоглобіну в крові, збільшення молочних залоз і пригнічений настрій.
У чоловіків, які досягли статевої зрілості, симптомами є:
- зниження сексуальної активності;
- втома і депресія;
- втрата мотивації і концентрації;
- втрата лобкових і особових волосся;
- зниження кількості сперматозоїдів;
- часта зміна настрою;
- підвищена маса тіла;
- суха, зморшкувата шкіра.
До факторів ризику розвитку гіпогонадизму фахівці відносять діабет другого типу, ожиріння, ниркову недостатність, вірус імунодефіциту людини, гіпертонію, хронічну обструктивну хворобу легенів (ХОЗЛ) і прийом глюкокортикоїдів.

Діагностика гіпогонадизму
При первинному огляді лікар ендокринолог визначає класифікацію захворювання, з’ясовує ознаки і симптоми, становить медичну історію і посилає пацієнта на здачу необхідних аналізів. Під час огляду записуються дані про розмірах яєчок і їх розташуванні в мошонці. Своєчасна діагностика гіпогонадизму дозволяє запобігти проблеми статевого дозрівання і знизити ризик більшості ускладнень.
Багато з симптомів патології неспецифічні і можуть бути викликані низкою інших проблем. Тому для підтвердження діагнозу проводяться біохімічні тести крові для оцінки рівня тестостерону. Згідно з даними Всесвітньої організації охорони здоров’я, аналіз повинен бути проведений в ранковий час доби між 8:00 та 11:00 годинами, коли рівень тестостерону досягає свого піку у здорових молодих людей. Нормальні показники гормону знаходяться між відмітками в 300 і 1000 нанограм на децилітр.
При підтвердженні діагнозу проводиться оцінка рівнів лютеїнізуючого та фолікулостимулюючого гормонів для визначення класифікації захворювання. Згідно з рекомендаціями Американської асоціації клінічних ендокринологів, надзвичайно низькі рівні тестостерону (менше 150 нг / дл) вказують на проблеми з гіпофізом, навіть при відсутності будь-яких ознак або симптомів. Деякі медичні установи для підтвердження вторинного гіпогонадизму рекомендують пройти МРТ з метою визначення рівнів тироксину, кортизолу та пролактину в організмі.
Додатковими дослідженнями при захворюванні є: вимірювання щільності кісткової тканини, аналіз сперми і УЗД яєчок для перевірки ущільнень і вузликів.
Лікування гіпогонадизму
Замісна терапія тестостероном — рекомендований метод лікування, метою якого є відновлення рівня гормону в крові до нормальних значень. Незважаючи на застосування медикаментозних засобів, пацієнти з первинним гіпогонадизмом не зможуть відновити свої фертильні функції. Однак при вторинній формі захворювання в більшості випадків вдається повернути здатність до зачаття.
Лікарі рекомендують використовувати внутрішньом’язові препарати, гелі для зовнішнього застосування і пластирі. Буккальные тестостеронові таблетки і імплантати у вигляді гранул не використовуються із-за високого ризику побічних ефектів.
Трансдермальні пластирі з тестостероном забезпечують безперервну всмоктуваність гормону в організм протягом 24 годин. Серед побічних ефектів фахівці виділяють свербіж, почервоніння шкіри і алергічний контактний дерматит. Приблизно 10% пацієнтів згодом припиняють терапію за допомогою пластиру через подразнення шкіри. У рідкісних випадках хворий може відчувати головний біль, депресію і шлунково-кишкові кровотечі.
Гель для зовнішнього застосування з тестостероном наноситься вранці і забезпечує більш тривале підвищення рівня гормону в порівнянні з трансдермальным пластиром. Побічні дії можуть включати головний біль, запаморочення, безсоння, підвищений кров’яний тиск, поява прищів і нервозність. Перевагами гелю є підтримання оптимальних добових рівнів тестостерону, збільшення щільності кісткової тканини, та менша дратівливість шкіри при порівнянні з трансдермальними пластирами.
До складу внутрішньом’язових препаратів входить тестостерон і допоміжні речовини, які збільшують час поглинання гормону. У перші кілька днів після введення препарату значно підвищується верхній діапазон його фізіологічної концентрації, який знижується в кінці інтервалу дозування. Для зменшення коливань часто використовуються низькі дози і більш короткі інтервали дозування (до двох тижнів). Серед побічних дій виробники вказують поява акне, збільшення ваги, занепокоєння, мігрень і нудоту.
Немедикаментозні засоби відновлення рівня тестостерону включаться в себе:
- схуднення;
- заняття гімнастикою;
- управління стресом;
- міцний і здоровий сон;
- відмова від куріння і алкоголю.