 Гестаційний пієлонефрит — запальне захворювання інтерстиціальної тканини нирок, що виникає на тлі вагітності. Причина розвитку патології полягає в міграції збудника з нижніх відділів сечовивідних шляхів. Іноді пієлонефрит пов’язаний з поширенням бактерій з сусідніх органів через кров.
Гестаційний пієлонефрит — запальне захворювання інтерстиціальної тканини нирок, що виникає на тлі вагітності. Причина розвитку патології полягає в міграції збудника з нижніх відділів сечовивідних шляхів. Іноді пієлонефрит пов’язаний з поширенням бактерій з сусідніх органів через кров.
Пієлонефрит — часте ускладнення періоду вагітності. При відсутності лікування захворювання може сприяти розвитку артеріальної гіпертензії, кисневого голодування та інфікування плоду. Однак при своєчасної та ефективної антибіотикотерапії патологія не представляє загрози для життя і здоров’я майбутньої матері та дитини.
Епідеміологія
Під час вагітності з симптомами пієлонефриту стикаються близько 7% майбутніх матерів. При використанні антибіотиків ймовірність розвитку ускладнень на фоні захворювання не перевищує 10%.
Найчастіше пієлонефритом страждають жінки, що виношують першу дитину. Описана особливість пов’язана з нерозвиненістю механізмів адаптації, властивих повторнородящим майбутнім матерям.
Класифікація
В основі класифікації пієлонефриту лежить поділ за характером патологічного процесу. При гострому варіанті захворювання симптоми виникають спонтанно, максимальна тривалість течії не перевищує трьох місяців.
Хронічний пієлонефрит — затяжний запальний процес, що триває протягом трьох і більше місяців. Він має кілька періодів, що змінюють один одного — загострення, зворотний розвиток симптомів і ремісія.
Також лікарі класифікують захворювання по патогенезу:
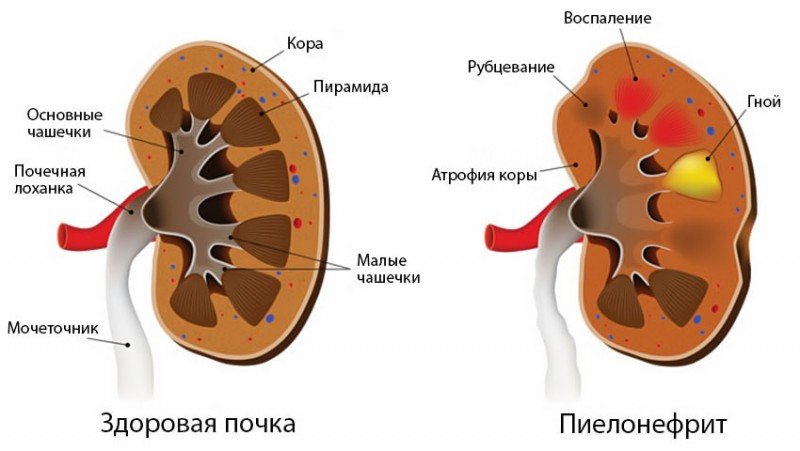
Причини
Існує дві основних причини запалення ниркової тканини під час вагітності. Найбільш часто спостерігається гематогенний шлях інфікування. Його суть — міграція бактерій з сусідніх органів через кров.
Активація гематогенного шляху зараження ґрунтується на падіння імунітету. Під час вагітності жіночий організм не може повноцінно боротися з різними збудниками.
Також зустрічається висхідний шлях розвитку пієлонефриту. Патогенез захворювання заснований на міграції збудників із сечового міхура та уретри у нирки. В період виношування малюка створюються умови для здійснення висхідного інфікування органу.
Під час вагітності в організмі жінки спостерігається збільшення розмірів матки. Приблизно з 20 тижня періоду виношування орган починає здавлювати сусідні анатомічні структури — сечовий міхур і сечоводи. За рахунок цього можливе порушення відтоку рідини з нирок. Сеча застоюється в органі, що створює умови для активного розмноження мікрофлори.
Під дією прогестерону послаблюється перистальтика сечовивідних шляхів. Активація гормону додатково сприяє застою інфікованої сечі в нирках.
Найбільш частий збудник гестозного пієлонефриту — кишкова паличка. Мікроорганізм є постійним мешканцем ШКТ людини. Рідше інфекція викликається стафілококами, стрептококами, протея та ентерококами. Вірусний пієлонефрит не характерний для періоду вагітності.
Вагітність і захворювання нирок:
Фактори ризику
Лікарі виділяють 10 станів і захворювань, що підвищують ймовірність інфікування нирок:
Симптоми
Симптоми гострого пієлонефриту пов’язані з явищами загальної інтоксикації і безпосереднім ураженням нирок. Клінічна картина захворювання залежить від терміну вагітності.
На ранніх термінах виношування основна ознака захворювання — болі в поперековій області. Вони носять дуже інтенсивний і нападоподібний характер, можуть іррадіювати в малий таз.
У 2 і 3 триместрі періоду вагітності болі рідко бувають сильними. На перший план виходять симптоми розладу процесу сечовипускання. Майбутня мати відчуває болю при поході в туалет. У сечі може бути домішка крові.
На будь-якому терміні виношування пієлонефрит супроводжується симптомами інтоксикації. Вони проявляються загальною слабкістю, болем у голові і запамороченнями, нудотою, блювотою, підвищенням температури тіла.
В період ремісії хронічний пієлонефрит має латентний перебіг. Майбутня мати не відчуває жодних неприємних симптомів. При загостренні виникає вищеописана клініку з болями в області попереку, розладами сечовипускання та інтоксикацією.

Вплив на плід
Гестаційний пієлонефрит робить негативний вплив на розвиток плоду. Захворювання — фактор ризику інфікування амніотичних оболонок. При попаданні збудника в організм плода на ранніх термінах підвищується ймовірність вроджених аномалій, несумісних з життям. Якщо інфікування відбулося у другій половині вагітності — виникають патології нервової системи, органа зору і слуху.
Патологія збільшує ризик розвитку мимовільного аборту. Пієлонефрит викликає підвищення температури тіла майбутньої матері. Гарячковий стан активує скоротливу діяльність матки, сприяючи початку переймів.
Пієлонефрит у майбутньої матері є фактором ризику мертвонародження. Також на тлі захворювання часто розвивається внутрішньоутробна гіпоксія плода.
Діагностика
Діагностикою пієлонефриту займається лікар-нефролог. На першій консультації спеціаліст проводить візуальний огляд вагітної жінки, опитує її, збирає життєвий анамнез.
Для постановки діагнозу проводиться пальпація. При пієлонефриті спостерігається біль під час постукування ребром долоні по попереку — позитивний симптом Пастернацького.
Після клінічного огляду нефролог призначає лабораторні тести. Основний з них — загальний аналіз сечі. Для пієлонефриту характерна наявність лейкоцитів. Також в сечі можна виявити циліндри, бактерії, еритроцити.
Обов’язковим етапом діагностики захворювання є загальний і біохімічний аналіз крові. Пієлонефрит супроводжується підвищенням лейкоцитів за рахунок нейтрофілів, зрушенням лейкоцитарної формули вліво, підвищенням ШОЕ, анемію. Також при патології можливе збільшення С-реактивного білка.
Для підтвердження діагнозу і виявлення патогенної мікрофлори показаний БАК-посів сечі. Вона повинна збиратися до початку лікарської терапії. Аналіз допомагає визначити стійкість бактерій до різних антибіотиків і підібрати найбільш ефективний препарат.
Найбільш типовими ознаками пієлонефриту є наступні зміни в лабораторних аналізах:
- лейкоцити в сечі вище 4000 на 1 мілілітр;
- бактерії в сечі понад 105 куо на 1 мілілітр;
- лейкоцити в крові вище 11 * 10^9 на літр;
- зсув лейкоцитарної формули вліво.
Інструментальні методи дослідження практично не використовуються в акушерській практиці. Рентгенівські промені небезпечні для організму майбутнього малюка, а ультразвукове сканування нирок не має високої інформативної цінності.
Диференціальна діагностика
Пієлонефрит слід диференціювати з гломерулонефритом. Захворювання характеризується наявністю крові у сечі. Також гломерулонефрит рідко супроводжується симптомами інтоксикації і підвищенням лейкоцитів у крові та сечі.
Також обов’язкова диференціальна діагностика пієлонефриту та синдрому «гострого живота». Він характерний для апендициту, холециститу перфорації шлунка або кишечника. Головний симптом даних захворювань — біль під час пальпації передньої черевної стінки. При наявності сумнівів під час постановки діагнозу обов’язкова консультація хірурга.
Лікування
Основний метод лікування гестаційного пієлонефриту — раціональна антибіотикотерапія. До отримання результатів БАК посіву сечі лікар призначає препарати широкого спектру дії. Вагітним жінкам показаний прийом захищених пеніцилінів — Ампіцилін, Амоксиклав.
Також в період виношування малюка можна цефалоспорини другого і третього покоління — Цефотаксим, Цефтріаксон. Після отримання результатів БАК посіву можлива корекція лікування з урахуванням чутливості збудника.
Під час вагітності заборонені антибактеріальні препарати групи фторхинолов і сульфаніламідів. Медикаменти надають токсичну дію на плід. Тривалість прийому антибіотиків становить від 3 до 14 діб.
Для ослаблення болю майбутньої матері показано введення спазмолітичних лікарських засобів. До них відносять Метамізол, Дротаверин. При важкому стані лікарі призначають інфузійну терапію з розчинами глюкози, солей, альбумінів.
З метою прискорення виведення бактерій з нирок жінкам слід прийняти сечогінні препарати. Під час виношування дитини віддають перевагу рослинним лікарським формам — Канефрон, мучниця, журавлинний морс.

Ускладнення
Артеріальна гіпертензія вагітних — небезпечне ускладнення пієлонефриту. Захворювання характеризується порушенням кровообігу в плаценті, зростанням АТ вище 140 на 90, появою білка в сечі і набряками. Патогенез артеріальної гіпертензії пов’язаний з порушенням фільтраційної здатності нирок, затримкою рідини в організмі матері.
Абсцес нирки виникає при розмноженні гноєродной мікрофлори. Захворювання супроводжується вираженим погіршенням самопочуття, високою температурою тіла, сильними болями в області попереку. Абсцес нирки — пряме показання для хірургічного втручання та дренування освіти.
Ниркова недостатність може стати кінцевим етапом у патогенезі хронічного пієлонефриту. Захворювання характеризується порушенням фільтрації крові, накопиченням шкідливих речовин в організмі, зниженням кількості виведеної сечі. При тяжкій нирковій недостатності пацієнту необхідний постійний гемодіаліз.
Сепсис — захворювання, що характеризується появою в крові мікроорганізмів. Захворювання створює загрозу для життя і здоров’я майбутньої матері. Сепсис супроводжується лихоманкою, падінням артеріального тиску, збільшенням частоти дихальних і серцевих скорочень. Для лікування використовують самі потужні антибактеріальні препарати, а також інфузійну терапію.

Профілактика
Основний метод профілактики захворювання — своєчасне виявлення латентної інфекції урогенітального тракту. Майбутньої матері не рекомендується пропускати планові візити до акушера-гінеколога, який веде вагітність. Перед кожною консультацією жінка здає аналіз сечі, допомагає запідозрити відхилення.
До неспецифічної профілактики пієлонефриту відносять ведення здорового способу життя. Майбутньої матері не слід переохолоджуватися, займатися важкою фізичною працею. При відсутності протипоказань їй рекомендується гуляти на свіжому повітрі, виконувати легкі вправи.
Вагітній жінці показано дотримання дієти. У раціоні повинні бути всі необхідні білки, жири, вуглеводи, вітаміни та мінерали. Майбутньої матері рекомендується вживати нежирне м’ясо, рибу, яйця, крупи, чорний хліб, свіжі овочі фрукти і ягоди. Для профілактики застою інфікованої сечі в нирках слід пити журавлинний морс, є кавуни і цитрусові.


